 La retinopatia diabetica è una complicanza tardiva del diabete. La condizione, infatti, si manifesta normalmente dopo anni dall’insorgenza della malattia diabetica, specie quando non viene trattata adeguatamente.
La retinopatia diabetica è una complicanza tardiva del diabete. La condizione, infatti, si manifesta normalmente dopo anni dall’insorgenza della malattia diabetica, specie quando non viene trattata adeguatamente.
Il fattore determinante che porta allo sviluppo di questa patologia è l’alterazione del sistema microvascolare (microangiopatia), che comporta un danno alle pareti dei piccoli vasi sanguigni (capillari), in particolare del rene (glomerulopatia diabetica), del sistema nervoso periferico (neuropatia diabetica) e della retina (retinopatia diabetica). Sostanzialmente, a causa dell’iperglicemia cronica, si verifica un aumento della permeabilità capillare e il successivo accumulo di liquidi nel tessuto interessato. Quando la retinopatia diabetica diventa più grave, iniziano a formarsi sulla retina nuovi vasi sanguigni, che possono rompersi e causare una riduzione della vista di entità variabile.
La retinopatia diabetica, di solito, colpisce entrambi gli occhi. In un primo momento, la malattia può causare solo lievi problemi di visione o risultare asintomatica, ma la sua progressione può determinare cecità. Per questo motivo, ai pazienti con diabete viene raccomandata una visita oculistica approfondita almeno una volta all’anno, per monitorare il decorso della retinopatia diabetica. Se la patologia viene rilevata in tempo, può essere efficacemente trattata mediante laserterapia fotocoagulativa.
Cause: come il diabete può danneggiare la retina
La retina è lo strato di cellule fotosensibili che riveste la parte posteriore dell’occhio. Questa membrana è deputata alla conversione degli stimoli luminosi in impulsi elettrici, che il nervo ottico trasmette al cervello. Per lavorare in modo efficace, la retina ha bisogno di un costante apporto di sangue, che riceve attraverso una rete di piccoli vasi sanguigni.
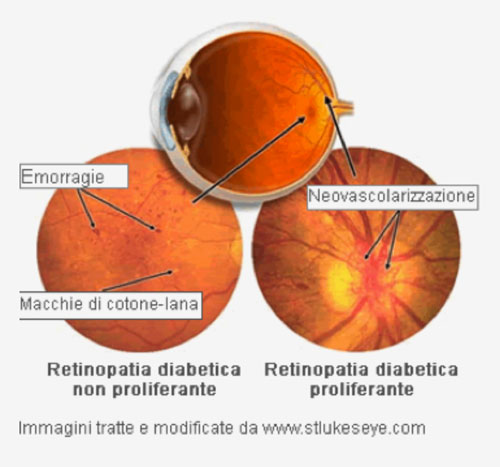
L’iperglicemia non controllata può causare disturbi transitori della vista e, nel corso del tempo, può danneggiare i vasi sanguigni che irrorano la retina. Questi capillari iniziano a riversare fluidi e lipidi, provocando edema (gonfiore) e conseguente ischemia retinica. Questi fenomeni patologici sono tipici della retinopatia diabetica non proliferativa (NPDR). Se i problemi oculari associati al diabete sono trascurati, la condizione può progredire in retinopatia diabetica proliferativa (PDR). In essa i vasi sanguigni che irrorano la retina si occludono, con conseguente ischemia retinica. Nel tentativo di apportare un quantitativo di sangue sufficiente, viene stimolata la crescita di nuovi capillari retinici (neovascolarizzazione); tuttavia, questi neovasi sono anomali, fragili e non forniscono alla superficie retinica il corretto flusso sanguigno.
Elevati livelli di glucosio nel sangue possono produrre conseguenze anche a livello del cristallino: la cataratta (opacità del cristallino) è favorita dal diabete. Mantenere sotto controllo la glicemia e la pressione sanguigna, oltre a sottoporsi a regolari visite oculistiche, rappresentano i fattori chiave su cui intervenire per la prevenzione della retinopatia diabetica e della sua progressione.
Fasi della retinopatia diabetica
I segni ed i sintomi della retinopatia diabetica diventano progressivamente più gravi man mano che la condizione evolve attraverso le seguenti fasi:
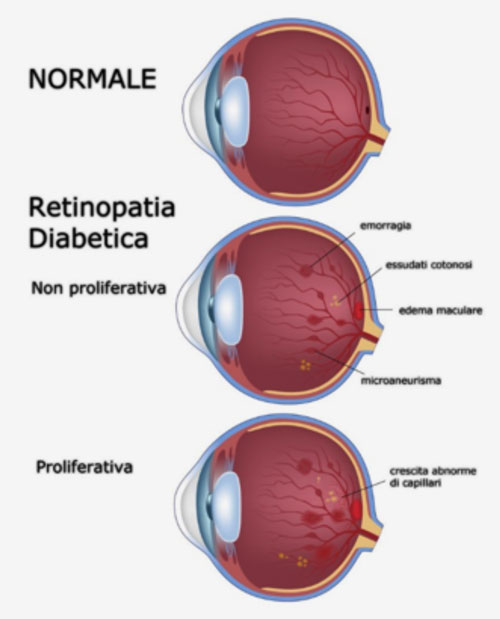
- durante le fasi iniziali della retinopatia, il danno è limitato alla formazione di minuscole estroflessioni (microaneurismi), causata dall’indebolimento delle pareti dei piccoli vasi sanguigni della retina. Anche se questi possono riversare liquidi e sangue, di solito, non influenzano la visione.
- quando la retinopatia progredisce, alcuni dei vasi sanguigni che irrorano la retina si chiudono completamente, mentre altri possono dilatarsi
- in una fase più avanzata si occlude un numero superiore di vasi sanguigni e la conseguente ischemia retinica priva le zone della retina di ossigeno. Per compensare questo evento, inizia una neovascolarizzazione, nel tentativo di ripristinare l’adeguato apporto di sangue alla aree retiniche carenti. Tuttavia, i vasi sanguigni neoformati non si sviluppano correttamente, sono instabili ed inclini al sanguinamento.
- infine nuovi vasi sanguigni anomali iniziano a crescere sulla superficie della retina. I vasi neoformati sono fragili e si rompono con facilità, causando anche emorragie che possono riempire la camera posteriore dell’occhio occupata dal corpo vitreo (emovitreo). Nel tempo, il riversamento di sangue o liquidi può portare alla formazione di tessuto cicatriziale, che può sollevare la retina dalla sua normale posizione. Questo fenomeno patologico, noto come distacco della retina trazionale, può causare un oscuramento della vista, miodesopsie (“mosche volanti”) e, se non trattato, la cecità.
In ogni fase, il sangue o la parte liquida dello stesso può riversarsi nella macula, una piccola e altamente sensibile parte della retina (la macula consente di distinguere i dettagli durante attività come la lettura o la scrittura). L’accumulo di fluido in quest’area (noto come edema maculare) può causare il progressivo danno a carico delle fibre nervose e il conseguente deterioramento della funzione visiva. Questo fenomeno rappresenta una delle più comuni cause di perdita della vista nei pazienti diabetici.
 Fattori di rischio
Fattori di rischio
Il rischio di sviluppare la retinopatia diabetica è correlato al diabete mellito, sia di tipo 1 (insulino-dipendente, in cui il corpo non produce insulina) che di tipo 2 (non insulino-dipendente).
Il diabete è una malattia cronica che colpisce la capacità dell’organismo di produrre o di utilizzare efficacemente l’insulina per controllare i livelli di zuccheri nel sangue. Nel suo decorso, la patologia coinvolge numerosi apparati (cardiovascolare, renale, nervoso, estremità degli arti inferiori ecc.). A livello oculare, gli effetti del diabete possono interessare il cristallino (cataratta) e la retina. Nei pazienti diabetici, la glicemia, cioè la concentrazione di glucosio nel sangue, è superiore alla norma. Sebbene il glucosio sia una fonte vitale di energia per le cellule, un aumento cronico della glicemia (definito iperglicemia) provoca danni in tutto l’organismo, compresi i piccoli vasi sanguigni che irrorano gli occhi.
Diversi fattori possono influenzare lo sviluppo e la gravità della retinopatia diabetica, tra cui:
- Durata del diabete
- Controllo del livello di glucosio nel sangue
- Pressione sanguigna
- Livelli di lipidi nel sangue (colesterolo e trigliceridi)
- Gravidanza
Sintomi della retinopatia diabetica
Durante le fasi iniziali, la retinopatia diabetica non provoca alcun segno di allarme precoce. Il paziente, quindi, può non rendersi conto della malattia fino agli stadi più avanzati, poiché i cambiamenti nella visione potrebbero essere evidenti solamente quando la retina è severamente danneggiata. Nella fase proliferativa della retinopatia diabetica, le emorragie possono indurre una riduzione della vista ed un offuscamento del campo visivo.
Col progredire della malattia, i sintomi della retinopatia diabetica possono includere:
- Comparsa di piccoli corpi mobili (puntini neri, macchie scure o striature) che fluttuano nel campo visivo (miodesopsie);
- Offuscamento della vista;
- Riduzione della visione notturna;
- Aree vuote o scure nel campo visivo;
- Difficoltà nella percezione dei colori;
- Improvvisa riduzione dell’acuità visiva.
Retinopatia diabetica: diagnosi
La diagnosi di retinopatia diabetica viene confermata attraverso un esame completo dell’occhio
Esame del fondo oculare
L’esame del fondo oculare utilizza un collirio midriatico per dilatare le pupille e consentire all’oculista di esaminare la retina, i vasi sanguigni ed il nervo ottico.
Durante l’esame, l’oculista può riscontrare:
- Perdite dai vasi sanguigni
- Rigonfiamento della retina (edema maculare)
- Presenza o assenza di cataratta
- Depositi di lipidi sulla retina
- Crescita di nuovi vasi sanguigni e tessuto cicatriziale
- Sanguinamento nel vitreo (emovitreo)
- Distacco della retina
- Qualsiasi modifica dei vasi sanguigni
- Anomalie del nervo ottico
Come integrazione dell’esame, l’oculista può eseguire:
- Test di acuità visiva, per valutare in quale misura il paziente riesce a distinguere i dettagli e la forma degli oggetti a varie distanze.
- Esame con lampada a fessura, per esaminare la parte anteriore dell’occhio, comprese palpebre, congiuntiva, sclera, cornea, iride, cristallino, retina e nervo ottico.
- Tonometria, per determinare la pressione oculare.
- Angiografiacon fluoresceina (fluorangiografia)
La fluorangiografia utilizza un colorante speciale (fluoresceina sodica) che viene iniettato in una vena del braccio; in questo modo, quando la fluoresceina attraversa la retina, il medico può ottenere delle immagini che inquadrano lo stato dei vasi sanguigni che irrorano l’occhio.
La fluorangiografia mostra in dettaglio:
- Vasi sanguigni occlusi e aree della retina ischemiche
- Vasi sanguigni neoformati
- Microaneurismi
- L’eventuale edema maculare
Questa procedura diagnostica è fondamentale anche per creare una sorta di mappa, utile in previsione di interventi terapeutici con il laser.
- Tomografia a coerenza ottica (OCT)
- Ecografia oculare
Nel caso il paziente presenti un’emorragia del vitreo, l’oculista può procedere con un esame ecografico che si avvale di ultrasuoni ad alta frequenza, impiegati per esaminare le strutture oculari non altrimenti visibili. L’ecografia può “vedere” attraverso l’emovitreo e determinare se la retina è distaccata. Se lo scollamento del tessuto retinico è vicino alla regione maculare, spesso è necessario un intervento chirurgico tempestivo

 WhatsApp
WhatsApp